原創 血吸蟲:曾攻陷中國多省,毀滅1362個村莊,仍有2.29億人深受其害
大家是否還記得這樣一張經典的照片,一個非洲黑人孩子,明明四肢骨瘦如柴,肚子卻很大,讓人印象深刻。造成這種現象的原因可能有兩個,要麼是因為他們長時間饑餓,蛋白質攝入不足,營養不良導致腹水。要麼就是感染了一種寄生蟲疾病,血吸蟲病。

骨瘦如柴的大肚兒童
是血吸蟲不是吸血蟲
沒有聽說過血吸蟲病的人可能覺得是水蛭吸血造成的疾病。但血吸蟲並不是水蛭,而是一種寄生蟲。水蛭是一種冷血環節動物,生活在稻田、溝渠等處,平時以吸食動物的血液或體液為生。
血吸蟲又名裂體吸蟲,寄生於哺乳動物的靜脈血管中,有6種血吸蟲可以寄生人類,引起大規模感染的有三種,
埃及血吸蟲
、
曼氏血吸蟲
和
日本血吸蟲
。曼氏血吸蟲主要分佈在非洲、南美、加勒比和中東地區,埃及血吸蟲主要流行於非洲和中東地區。照片中大肚子的孩子,很可能感染了曼氏血吸蟲和埃及血吸蟲。然而日本血吸蟲主要分佈在中國、日本等其他遠東國家。
曼氏血吸蟲毛蚴
血吸蟲是一種肉眼看不見的灰白色線狀小蟲,體內感染了這種蟲就算是患了血吸蟲病,是一種人畜共患的寄生蟲疾病。
血吸蟲主要有6個發育階段,分別是成蟲、蟲卵、毛蚴、胞蚴、尾蚴及童蟲。
血吸蟲雖然是雌雄異體,但雌體在胞蚴時期就可以進行無性繁殖。
它們會以
釘螺
為
中間宿主
,在釘螺體內大量繁殖,發育到尾蚴階段,就會游離到水體中。當人或動物接觸水體時,血吸蟲尾蚴就會通過鑽進皮膚。

日本血吸蟲蟲卵、毛蚴、尾蚴及成蟲形態
"大肚病"是怎麼來的
通常,在尾蚴進入血液後,免疫系統就會奮起抵抗,這時皮膚上會出現尾蚴性皮炎,主要症狀就是紅斑和丘疹,而且奇癢無比。尾蚴的尾巴褪去後,就會化身為童蟲,潜入淋巴管中,到達人的心肺,最終在肝部定居。發育成成蟲後就開始進行有性繁殖,在這期間吸取人體的血液,不斷繁殖,誘發人體免疫疾病。

尾蚴性皮炎
如果一片水域血吸蟲數量多,下水十幾秒就會感染。日本血吸蟲主要寄生於腸系膜上靜脈,在進入人體24小時後就會進入真皮血管,然後進入肝部,3天后數量就會達到峰值,遷移速度非常快。
血吸蟲病進入到後期,人體會异常消瘦,但會因為肝功能的損傷而導致腹部積水,也就是我們說的大肚病。
無論男女老少,感染了血吸蟲病後,基本都會出現相同的症狀。囙此中國一直流傳著一句民謠,"女子大肚不生仔,男子也成大肚娘。"
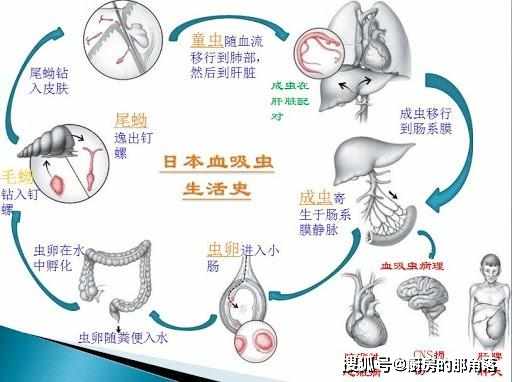
日本血吸蟲生活史
"瘟神"在中國肆虐
據考古學家分析,日本血吸蟲在2100年前就已經在中原大陸上廣泛傳播了。20世紀70年代出土的馬王堆"辛追女屍"身上,就發現了吸血蟲蟲卵。
新中國成立前40年間,舊中國就一直流行著一日本血吸蟲病,感染這種病的人,骨瘦嶙峋卻腹大如鼓。而且往往是一人感染,全村的人都逃不掉。40年間血吸蟲病最嚴重的江西省有多達1362個村莊毀滅,超過26000個家庭消失,死亡人數超31萬人。新中國成立初期,血吸蟲病依舊在多個省肆虐,人心惶惶、民不聊生。

大肚病不分男女老少
新中國成立初期,血吸蟲病依舊在江西省、安徽省、廣東省、江蘇省、湖南省和雲南省多地廣泛傳播。
1951年,
廣東省
對清遠、三水、四會三個縣的10個鄉中,有近10萬人感染吸血蟲病,一些鄉的感染率在90%以上。
1953年,
安徽省
甯國市、歙縣血吸蟲病很嚴重,一度造成了1980餘畝田地荒蕪,1948間房屋倒塌。
江西省
豐城縣白富鄉梗頭村,在100年前有1000多戶人家,但90%的人死於血吸蟲病,到了1954年,全村僅剩2人。
1956年,國家有關部門對我國南方的12個省、市進行了全面系統的調查研究,發現有324個縣市流行血吸蟲病。
之後的十年裏,更加嚴重的急性血吸蟲病加劇了多個省的感染死亡人數,還導致大批人員因為此病無法參軍入伍,影響了新中國的國防建設。

荒蕪的田間地頭
新中國"抗蟲"血淚史
於是,新中國最早的一波"疫情防控攻堅戰"打響了。經過調查,血吸蟲病主要分佈在農村地區,當時大家的生活觀念和衛生意識還比較落後,排便後將糞便直接倒入附近的水流中,或是挑到田地裏做農家肥,而血吸蟲的蟲卵會隨著患病者的糞便進入水體,形成疫水。
南方水系發達、水網彌補,多以稻田為主,農民耕作時由喜歡赤脚,孩子們也喜歡到河裡抓魚摸蝦。
皮膚直接接觸疫水才會有這麼多人感染血吸蟲病。

所以,這場疾病不但涉及到了衛生防疫部門,還關係到了農業、水利等機构。還好,新中國成立之初,中國人民就能够心往一處想、勁往一處使,集中力量辦大事。在黨中央對防治血吸蟲病,控制疫情有了明確的規劃後,大批科研人員和醫療人員響應號召,奔赴疫區。
血吸蟲病要想完全控制下來,最難的不是治療病患或切斷傳播源,而是讓羣衆改變生活習慣。
因為血吸蟲一定要在中間宿主釘螺中度過毛蚴和胞蚴期,才能在水體中存活,所以切斷傳染源的
第一步
就是消滅釘螺。最初是完全靠人工捕撈,在感染水體的地區動員成千上萬個羣衆,拿著筷子和紙袋進行地毯式蒐索。但人終究多不過釘螺,效率實在太低,滅螺專家們才想出築壩、土埋等方法。經費充足的地區會直接用化學滅螺法,在水體中撒氯硝硫胺等藥物。

滅螺行動
第二步
就是避免糞便污染水源。當時的老百姓文化水准普遍都比較低,而且還很迷信。他們寧願相信是"瘟神"作怪,也不相信小小的寄生蟲就會讓人得病。防疫人員只能挨家挨戶地上門普及血吸蟲病的知識,收集患者的糞便化驗,要求群眾在到糞便後要先灑上殺蟲藥,做過堆肥處理,才能做農家肥。
在這期間,因新冠疫情被我們熟知的
李蘭娟院士
也參與到了其中。她當時才高中畢業,就到農村做"赤腳醫生",上門收集糞便的醫生中,就有她的身影。

上門收集糞便的醫生
功夫不負有心人,到了20世紀70年代中期,全國的血吸蟲病終於得到了有效的控制,患病率顯著下降,大量的晚期病患,都得到了救治,撿回了一條命。1985年後,12個流行省市都達到了血吸蟲病控制目標,我國也被世界公認為是血吸蟲病控制取得最大成就的國家之一。
如今,雖然釘螺沒有完全消滅,每年還會有幾個零星的血吸蟲病患者出現。但基於前期的經驗積累和科學防治技術的進步,血吸蟲病已經無法再讓人心生恐懼。

村衛生院統一治療
2.29億人仍然飽受血吸蟲折磨
在非洲、中東、印尼等防疫能力差的地區,血吸蟲病依然影響著很多人。世界衛生組織調查顯示,血吸蟲病依然在熱帶和亞熱帶地區流行,尤其是無法獲得安全飲用水和環衛設施的貧窮地區。
2018年,估計至少有2.29億人需要獲得吸血蟲病預防性治療,其中90%需要治療的患者在非洲,然而只有9720萬人得到了治療。

非洲的孩子
自古以來,被大型傳染病和公共衛生事件消滅掉的文明和國家不計其數。世界各國依然沒有建立起一個可靠的衛生防疫系統,新冠疫情就讓我們付出了如此大的代價。如果有新的寄生蟲病、傳染病出現,我們依然毫無防備。
